パニック障害・不安障害
厚生労働省のホームページより引用
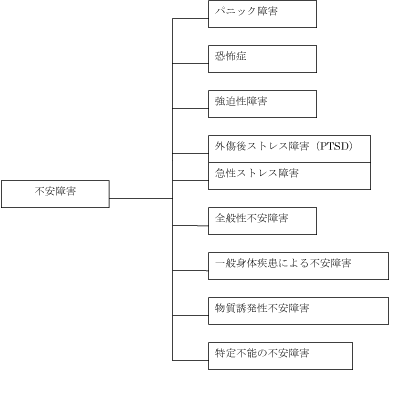
「パニック障害」も「不安障害」も、近年よく用いられるようになった病名ですが、正確にいうと、両者は並列関係にあるものではなく、「パニック障害」は「不安障害」の下位分類のひとつです。
「不安障害」というのは、精神疾患の中で、不安を主症状とする疾患群をまとめた名称です。その中には、特徴的な不安症状を呈するものや、原因がトラウマ体験によるもの、体の病気や物質によるものなど、様々なものが含まれています。中でもパニック障害は、不安が典型的な形をとって現れている点で、不安障害を代表する疾患といえます。
ここに示した分類は、米国精神医学会のDSM-IV-TRによっています。もうひとつの臨床でよく使われる分類基準であるWHOのICD-10では、パニック障害と恐怖症の関係がやや異なることと、一般身体疾患や物質によるものは不安障害からのぞかれている点が異なっていますが、他はほぼ共通しています。
「不安障害」というのは、精神疾患の中で、不安を主症状とする疾患群をまとめた名称です。その中には、特徴的な不安症状を呈するものや、原因がトラウマ体験によるもの、体の病気や物質によるものなど、様々なものが含まれています。中でもパニック障害は、不安が典型的な形をとって現れている点で、不安障害を代表する疾患といえます。
図1 不安部類と下位分類
患者数
一般住民を対象とした疫学調査では、わが国ではH14-18年度に厚労省の研究班(主任、川上憲人)が行った調査があり、何らかの不安障害を有するものの数は生涯有病率で9.2%(12ヶ月有病率では5.5%)でした。
その内訳をみると、特定の恐怖症が最も多く3.4%(生涯有病率、以下同じ)(恐怖症全体では約5%)、次いで全般性不安障害1.8%、PTSD1.4%、パニック障害0.8%でした(身体疾患や物質による不安障害は除外)。
米国の大規模疫学調査では有病率はもっと高く、ECA調査(Epidemiologic Catchment Area Program, 1980-83年)では不安障害全体は14.6%、その後行われたNCS調査(National Comorbidity Survey,
1990-92年、2001-2年に再調査)では31.2%でした。この結果からは、不安障害は年々増えていて、米国では今や10人に3人以上が経験する病気であることが考えられます。パニック障害の有病率はECA調査1.6%、NCS調査4.7%で、調査対象や方法はやや異なりますが、患者数はやはり増えていると思われます。
NCS調査によりますと、不安障害は女性に多く(男性25.4%、女性36.4%)、パニック障害では女性は男性の2.5倍、そのほかの不安障害の下位分類でもすべて女性が多くなっています。年齢分布は、18歳から60歳までのすべての年齢層であまり変わらず、60歳以上になると減少する傾向がみられます。
疫学調査でわかったもうひとつ重要な所見は、不安障害の患者さんは一定期間に二つ以上の診断基準を満たす障害がみられる「併存」を経験することが多いことです。パニック障害では、50~65%に生涯のいつの時点かにうつ病が併存し、また全般性不安障害25%、社交恐怖15~30%、特定の恐怖症10~20%、強迫性障害8~10%の併存があるといわれています。
原因・発症の要因
不安障害の原因は、まだ十分には解明されていません。どんな病気もそうですが、精神障害の発症には、生物学的(身体的)、心理的、および社会的要因がいろいろな度合いで関わっています。
不安障害も、かつては心理的要因(心因) が主な原因であると考えられてきましたが、近年の脳研究の進歩により、今日では、心因だけでなく様々な脳内神経伝達物質系が関係する脳機能異常(身体的要因)があるとする説が有力になってきています。
脳機能異常
パニック障害では、大脳辺縁系にある扁桃体を中心とした「恐怖神経回路」の過活動があるとする有力な仮説があります。大脳辺縁系は本能、情動、記憶などに関係する脳内部位で、扁桃体は快・不快、怒り、恐怖、などの情動の中枢としての働きをしています。内外の感覚刺激によって扁桃体で恐怖が引き起こされると、その興奮が中脳水道灰白質、青斑核、傍小脳脚核、視床下部など、周辺の神経部位へ伝えられ、すくみ、心拍数増加、呼吸促迫、交感神経症状などのパニック発作の諸症状を引き起こしてくると考えられています。またこの神経回路は主としてセロトニン神経によって制御されていて、セロトニンの働きを強めるSSRI(選択的セロトニン再取り込み阻害薬)がパニック障害に有効であることが、この仮説を補強しています。
心理的要因(心因)
不安障害の発症に心理的要因が関与していることも間違いありません。パニック障害では何の理由もなく突然パニック発作に襲われるのが典型的とされていますが、実はこれも、
・過去に何らかのきっかけがあった
・発症前1年間のストレスが多い
・小児期に親との別離体験をもつ
などの心理的要因があるケースが多い、という報告もあります。
社会的要因
このほか、社会的要因も心理的要因の背後にあります。時代やその人の住んでいる国・地域の文化によって、ものごとの受け止め方も考え方も変わります。たとえば日本の場合、恐怖症では対人恐怖が多く、人の目を気にして恥を重視する日本文化独特のものといわれてきましたが、今日そのような傾向が薄れるとともに、対人恐怖も減ってきているといわれています。
症状
不安障害の症状
不安障害の主症状は不安です。不安とは漠然とした恐れの感情で、誰でも経験するものですが、はっきりした理由がないのに、あるいは理由があってもそれと不釣り合いに強く、または繰り返し起きたり、いつまでも続いたりするのが病的な不安です。 不安のあらわれ方にはいろいろな形があり、それによって不安障害の下位分類がなされています(ただし原因の明らかなものは原因によって分類)。以下に、パニック障害での症状を解説します。
パニック障害の症状
パニック障害の症状をまとめますと、パニック発作 、予期不安 、広場恐怖が3大症状ということができます。中でもパニック発作、それも予期しないパニック発作がパニック障害の必須症状であり、予期不安、広場恐怖はそれに伴って二次的に生じた不安症状といえます。そして症状のみならず広場恐怖によるQOLの低下が、この障害のもうひとつの特徴でした。
表1にパニック障害の診断基準を示します。
・パニック発作
パニック障害かどうかを決めるための第一の条件は、A-(1)に示す「予期しない発作」であることです。
「パニック発作」はパニック障害の特徴的な症状で、急性・突発性の不安の発作です(表2)。突然の激しい動悸、胸苦しさ、息苦しさ、めまいなどの身体症状を伴った強い不安に襲われるもので、多くの場合、患者さんは心臓発作ではないか、死んでしまうのではないかなどと考え、救急車で病院へかけつけます。しかし症状は病院に着いたころにはほとんどおさまっていて、検査などでもとくに異常はみられません。そのまま帰宅しますが、数日を置かずまた発作を繰り返します。
パニック発作は恐怖症、強迫性障害、PTSDなどのほかの不安障害、うつ病、統合失調症、身体疾患や物質関連障害などでも同様の症状がみられますが、パニック障害で経験するパニック発作は、「予期しない発作」です。原因やきっかけなしに怒る、いつどこで起こるかわからない発作を「予期しない発作」といいます。恐怖症の人が(たとえばヘビ恐怖症の人が恐怖対象のヘビに出会った時)に起こるパニック発作は、「状況依存性発作」であり予期しない発作ではありません。ただし、パニック障害の患者さんに、両方のタイプの発作が起こることはありえます。
・予期不安と発作からくる変化
次いで、A-(2)の(a)(b)(c) のどれかに該当するかをみます。パニック障害では通常は(a)の「また発作が起こるのではないか」という心配が続く、が該当することが多く、これを「予期不安」といいます。発作を予期することによる不安という意味です。(b)は「心臓発作ではないか」「自分を失ってしまうのではないか」などと、発作のことをあれこれ心配し続ける、(c)は、口には出さなくても発作を心配して「仕事をやめる」などの行動上の変化がみられる場合です。いずれも、パニック発作がない時(発作間欠期)も、それに関連した不安があり、1ヶ月以上続いているということを意味しています。
・広場恐怖
B. の条件は、パニック障害は広場恐怖を伴うものと伴わないものに分けられますが、伴う場合の条件です。「広場恐怖」というのは、パニック発作やパニック様症状が起きた時、そこから逃れられない、あるいは助けが得られないような場所や状況を恐れ、避ける症状をいいます。そのような場所や状況は広場とは限りません。一人での外出、乗り物に乗る、人混み、行列に並ぶ、橋の上、高速道路、美容院へ行く、歯医者にかかる、劇場、会議などがあります。広場というより、行動の自由が束縛されて、発作が起きたときすぐに逃げられない場所や状況が対象になりやすいことがわかります。表3に広場恐怖の診断基準を示しました。この表にある「パニック様症状」というのは、パニック発作の基準は満たさないが、それと似た症状という意味です。 パニック障害ではほとんどの患者さんがこの広場恐怖を伴っていて、日常生活や仕事に支障を来す場合が多くみられます。サラリーマンであれば電車での通勤や出張、主婦であれば買い物などが、しばしば困難になります。誰か信頼できる人が同伴していれば可能であったり、近くであれば外出も可能であったりしますが、その結果、家族に依存したり、行動半径が縮小した生活を余儀なくされる場合が多く、広場恐怖を伴うパニック障害によるQOL(Quality of Life, 生活の質)の低下は、見かけ以上に大きいといわれています。
・その他の条件
後の2つの条件C,D は、パニック発作が身体疾患や物質によるものでないこと、恐怖症、強迫性障害、PTSDなど、ほかの精神疾患によるものでないことという除外規定です。ただし併存はあり得ます。
表1 パニック障害の診断基準
| A |
1. と2. の両方を満たす
1.予期しないパニック発作が繰り返し起こる
2.少なくとも1回の発作の後1カ月以上、以下のうち1つ以上が続いていたこと a)もっと発作が起こるのではないかという心配の継続 b)発作またはその結果がもつ意味(例:コントロールを失う、心臓発作を起こす、"気が狂う")についての心配 c)発作と関連した行動の大きな変化 |
| B |
広場恐怖が存在している(広場恐怖を伴うパニック障害の場合)
|
| C | パニック発作は、物質(たとえば乱用薬物、投薬)または一般身体疾患(たとえば甲状腺機能亢進症)の直接的な生理学的作用によるものではない |
| D |
パニック発作は、以下のようなほかの精神疾患ではうまく説明されない。たとえば社会恐怖、特定の恐怖症、強迫性障害、外傷後ストレス障害、分離不安障害 |
表2 パニック発作の診断基準
強い恐怖または不快を感じるはっきりと他と区別される期間で、その時、以下の症状のうち4つ(またはそれ以上)が突然に発現し、10分以内にその頂点に達する。
1、動悸、心悸亢進、または心拍数の増加
2、発汗
3、身震いまたは震え
4、息切れ感または息苦しさ
5、窒息感
6、胸痛または胸部不快感
7、嘔気または腹部の不快感
8、めまい感、ふらつく感じ、頭が軽くなる感じ、または気が遠くなる感じ
9、現実感消失(現実でない感じ)、または離人症状(自分が自分でない感じ)
10、コントロールを失うのではないか、または気が狂うのではないかという恐怖
11、死ぬのではないかという恐怖
12、異常感覚(感覚まひまたはうずき感)
13、冷感または熱感
高橋三郎、大野 裕、染矢俊幸(訳): DSM-Ⅳ-TR精神疾患の分類と診断の手引き.pp171-174、医学書院、東京、2002より引用・一部改変
表3 広場恐怖の診断基準
| A |
逃げるに逃げられない(または逃げたら恥をかく)ような場所や状況、またはパニック発作やパニック様症状が予期しないで、または状況に誘発されて起きた時に、助けが得られない場所や状況にいることについての不安。広場恐怖が生じやすい典型的な状況には、家の外に一人でいること、混雑の中にいること、または列に並んでいること、橋の上にいること、バス、汽車、または自動車で移動していることなどがある。 |
| B |
その状況が回避されている(例:旅行が制限されている)か、またはそうしなくても、パニック発作またはパニック様症状が起こることを非常に強い苦痛または不安を伴いながら耐え忍んでいるか、または同伴者を伴う必要がある。 |
| C |
その不安または恐怖症性の回避は、以下のようなほかの精神疾患ではうまく説明されない。たとえば、社会恐怖(例:恥ずかしい思いをすることに対する恐怖のために社会的状況のみを避ける)、特定の恐怖症(例:エレベーターのような単一の状況だけを避ける)、強迫性障害(例:汚染に対する強迫観念のある人が、ごみや汚物を避ける)、外傷後ストレス障害(例:強いストレス刺激と関連した刺激を避ける)、または分離不安障害(例:家を離れること、または家族から離れることを避ける)。 |
高橋三郎、大野 裕、染矢俊幸(訳):DSM-Ⅳ-TR精神疾患の分類と診断の手引き.pp171-174、医学書院、東京、2002より引用・一部改変
治療法
不安障害の治療は、薬物療法と精神療法に分けられます。パニック障害でも抗うつ薬のSSRI(選択的セロトニン再取り込み阻害薬)と抗不安薬のベンゾジアゼピン誘導体(BZD)を中心とした薬物療法と精神療法である認知行動療法を基本として行います。
薬物療法
パニック障害ではパニック発作を消失させることが治療の第一目標になりますが、それには薬物が有効で、上述のようにSSRIとBZDが主として用いられます。
SSRIとBZDにはそれぞれ特徴があり、両者の長所・短所を踏まえた併用療法が推奨されています。
・SSRI
長所:パニック発作を確実に抑制し、予期不安や広場恐怖にも有効、副作用が少なく安全性が高く、長く続けていても依存性を生じない
短所:即効性がなく(効果発現に2~4週間かかる)、投与初期(1~2週間)に眠気、吐き気、食欲低下、下痢、軟便などの副作用や、一時的な不安の増強がみられることがある(少量から開始し、徐々に増やしていくことで防ぐことは可能)。薬物相互作用といって、のみあわせに注意しなければならない薬がある(ほかの病院等にかかって薬を処方された場合は、必ず医師か薬剤師に相談してください)。
・BZD
長所:不安、不眠、不安に伴う自律神経症状など、不安症状全般に有効で、副作用も少なく(常用量では眠気、ふらつきくらい)安全性が高く、即効性である
短所:長く続けていると依存性を生じやすい、乱用の危険がある、急にやめるとリバウンドや離脱症状(不眠、焦燥、知覚異常など)が出やすい。アルコールとの併用は禁忌です。
なお、症状が良くなっても薬はすぐにやめず、半年から1年くらいそのまま続け、それから徐々に減らしていくようにします。パニック障害は再発しやすい病気だからです。またSSRIを急に中止すると、断薬症状といって、頭痛、めまい、感冒様症状などが出ることがありますので、必ず医師に相談し、指示通りに服用または中止するようにしてください。
精神療法
パニック障害には、認知行動療法が薬物と同等の効果をもつことがわかっています。認知行動療法は、曝露療法や 認知療法、など様々な技法の組み合わせからなっています。
症状や治療環境に合わせ、どの技法を用いてどのような方法で行うか、事前に患者さんと治療者でよく話し合って決め、計画的に実施します。
認知行動療法は簡単ではなく、良く訓練をうけた専門家による指導が必要ですが、専門家もまだ十分でないのが現状です。
治療ガイドラインでは、急性期の治療では、薬物でパニック発作やそのほかの不安症状を出来るだけ軽減させ、それでも広場恐怖症状が続く場合は、認知行動療法、中でも曝露療法を行うよう勧めています。
・曝露療法
広場恐怖に最も効果のある治療法です。通常は「段階的曝露療法」といって、広場恐怖の対象を、その不安の度合いによって0から100までに段階づけし、容易な段階から挑戦して、出来たらその上を目指すというやり方で行動練習を行います。たとえば一人で電車に乗れない場合は、はじめは家族同伴で乗ってみる、次は家族に別のハコに乗ってもらい、その次は一人で一駅だけ乗ってみる、出来たら二駅三駅と距離と時間をのばしていくといった具合です。無理せず、少しずつ成功体験を積み重ねることによって、自信をつけていくのがコツです。
・認知療法
不安の予兆に対し、いつも最悪の事態を予測してしまうクセ(認知の歪み)に気づき、「これはいつもの不安のためだ、時間がたてば自然に治まる」などと、言葉にして自分に言い聞かせることによって認知の修正をはかるようにする方法。これは自分でできる簡単な認知療法です。
経過
発症の時期はいろいろですが、パニック障害は早期成人期が多く、米国の調査では後期青年期と30代半ばとの二つの山があるといわれています。
発症後の経過は、寛解と増悪をくりかえす慢性経過が一般的です。 不安障害はほかの精神障害の併存が多いことも特徴のひとつと述べましたが、そのことも経過に影響を与えます。とくにうつ病(大うつ病や気分変調性障害)、アルコール・薬物依存、パーソナリティ障害などが加わると、症状が悪化し経過が長引くことが分かっています。初診時までの罹病期間が長い、ソーシャルサポートが乏しい、といった環境も経過を長引かせる要因とされています。
慢性疾患全般に共通することですが、不安障害は症状そのものによる苦悩だけでなく、能力障害や機能障害が仕事や日常生活へ与える影響が問題で、QOLの低下を招き、その程度はうつ病にも劣らないといわれています。従って、治療では症状を軽減させるだけでなく、症状があってもそれを制御しながら、仕事や日常生活をいかに維持していくかが重要な目標になります。次に述べる患者さんへのアドバイスは、自分でも出来るこれらの障害への対処法、いわゆる養生法を含んでいて、QOLの向上に役立つと思われます。是非参考にしてください。
患者さんへのアドバイス
先に述べた経過に影響を及ぼす要因は、逆にそれらを減らすことによって、転帰を改善する可能性があることを示しています。
たとえば、初診時の罹病期間を短くするためには、早期発見・早期治療につとめる、ソーシャルサポートを充実させるためには、家族や周囲の人々の理解・協力や社会的な支援体制を整備するなどです。また、たとえ不安障害に罹患しても、アルコールに依存しない、うつ病・うつ状態がみられたら早めに十分な治療を行うこと等が、転帰の悪化を防ぐ可能性があります。
症状・経過の悪化を防ぎ、機能障害やQOLの向上をはかるために、患者さん自身で出来ることもあります。以下に、不安障害への一般的な対処法、養生法をまとめておきましょう。
疾患を理解すること
不安障害の多くは、症状が誰でも経験するありふれたもので、内科的検査でも異常がみつからないために、「気のせい」「気にしすぎ」「性格的なもの」などとみなされ、本人も周囲も病気だとは考えないことがよくあります。まず不安障害という精神疾患であり、治療可能な病気だということをよく理解してください。本人だけでなく、家族など周囲の人々にも正しい理解を持ってもらうことが重要です。
正しい診断と適切な治療を受ける
症状の訴えがあっても、検査などで客観的な所見がないと、医師によってはなかなか正しい診断がなされずに、「自律神経失調症」「不定愁訴」などの暫定的な病名で、BZDなどの薬物をただ漫然と投与されているだけというケースが、残念ながらまだみられます。これは…と思ったら、精神科や心療内科医を受診し、正しい診断と適切な治療を受けるようにしてください。
納得がいかなければ、セカンドオピニオンを求めることも選択肢のひとつですが、いったん決めたら信頼関係を維持し継続して治療を受けることが肝要です。名医を探すより、相性のよい医師をみつけて長くかかることをお勧めします。
自分でも不安をマネジメントする方法を身につける
薬物療法は医師にゆだねるしかありませんが、一般的な不安マネジメントは自分でも可能です。腹式呼吸、筋弛緩などによるリラクゼーション法、ヨガや自律訓練、音楽やアロマを用いる方法などがあります。主治医に相談し、出来れば指導を受けてから実行するのがよいでしょう。
規則正しい生活、適度な運動
これらは健康の基本ですが、体の健康だけでなく精神健康にもあてはまります。規則正しい生活の基本は、食事、睡眠、それと運動です。これらを規則正しくすることによって、体内リズムを整え、自律神経内分泌系を安定させ、免疫力を向上させます。また適度な運動は、体力向上だけでなく、脳内快感物質(エンドルフィン)の分泌や海馬の神経細胞新生にかかわるBDNF(脳由来栄養因子)の産生を促すことによって、"うつ"の改善にも役立つともいわれています。
タバコ、アルコール、コーヒー
タバコやアルコールは一時的に不安を軽減する効果がありますが、長く続けていると耐性や依存を起こしやすく不安障害にはよくありません。とりわけタバコは百害あって一利なしと考えてください。アルコールは、抗不安薬として処方されるベンゾジアゼピン系誘導体と併用すると、副作用が増強し危険です。飲む場合は併用を避け、十分時間を空けて控えめにするようにしてください。コーヒーは過剰摂取で不安を増強させることがあるので、やはり控えめにしましょう。
不安やストレスから逃げない、乗り越えることを目指す
不安や不安をもたらすストレスは、生活する以上避けることは出来ません。不安やストレスのない生活を求めるのでなく、受けとめ乗り越えるという意識をもつことが大切です。認知行動療法が教える曝露療法や、認知の歪みの修整法が役立ちます。日常生活の中で、曝露療法的な行動練習(苦手場面を避けずに、少しずつ勇気を出して挑戦し、克服していく)を心がけ、マイナス思考に陥りやすい自分の傾向に気づき、プラス思考に変えていくようにしましょう。このような前向きな生活態度によって、「自分もやれば出来る」という感覚(自己効力といいます)が生まれればしめたものです。病気に負けていない生活となり、QOLが向上するはずです。
研究の状況
不安障害に関する最近の研究は、脳研究の進歩に裏づけられ、症状の発症機序を説明する脳内部位や神経回路とその機能異常の解明に向けられています。
分子遺伝学的研究も近年の進歩が著しい領域で、不安障害についても多くの関連する遺伝子候補が報告され、病気への脆弱性(なりやすさ)の説明が試みられてきています。ただしこれが実際の病気や症状とどう結びつくかについては、まだまだ明確ではありません。
治療については、SSRIの登場によって、薬物療法が大きく進歩したことは事実ですが、SSRIにも治療法の項で述べたような多くの欠点や限界があり、それを越える薬物の開発が課題になっています。精神療法では認知行動療法の有効性が確かめられ、専門家の育成と普及が実際的な課題となっていますが、これについては民間の養成機関などが増え、徐々に進んできているところです。ほかの精神療法は、有効性を科学的に証明することが依然として課題になっています。
今日では、多くの疾患について学会や専門家集団による「治療ガイドライン」が発表され、標準的な治療法の普及に役立っています。不安障害についても同様ですが、これらは研究の進歩や臨床経験の蓄積によって、常に改訂していく必要があります。治験や臨床研究には制約も多く、いかに継続してデータを更新し、完成度を高めていくかが今後の課題です。
【参考文献】
1) American Psychiatric Association: Diagnostic and Statistical Manual of Mental Disorders, Forth edition, Text Revision (DSM-IV-TR). Washington, DC, American Psychiatric Association, 2000
2) American Psychiatric Association: Quick Reference to the Diagnostic Criteria from DSM-IV-TR (高橋三郎,大野 裕,染矢俊幸訳:DSM-IV-TR精神疾患の分類と診断の手引き.東京,医学書院,2002)
3) 竹内龍雄:パニック障害,追補改訂版.東京,新興医学出版社,2000
4) 竹内龍雄編:パニック障害(新しい診断と治療のABC 40).東京,最新医学社,2006
5) 熊野宏昭,久保木富房編集:パニック障害ハンドブック-治療ガイドラインと診療の実際.東京,医学書院,2008
6) 竹内龍雄,不安・抑うつ臨床研究会編:パニック障害はここまでわかった.東京,日本評論社,2008
7) 川上憲人(主任研究者):こころの健康についての疫学調査に関する研究(平成16~18年度厚生労働科学研究費補助金(こころの健康科学研究事業) こころの健康についての疫学調査に関する研究,総合研究報告書).2007
